 第三章 胆道疾病 第三章 胆道疾病 |
|
|
|
2014年与2015年的人卫版执业医师应试指南的大纲是完全相同的,但是有部分内容小有改动,如下: 胆道疾病-胆管癌的治疗-中段:中段胆管癌:切除肿瘤距非肿瘤边缘0.5-1.0cm以上的胆管,同时必须清除肝十二指肠韧带内除肝动脉、门静脉以外的所有的淋巴结和结缔组织(肝十二指肠韧带“脉络化”)。 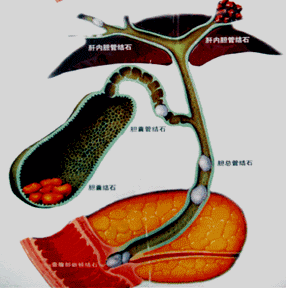 |
|
大纲要求 (1)胆囊与肝外胆管的解剖 (2)胆管、胰管与十二指肠汇合部解剖 (一)胆囊与肝外胆管的解剖 1.肝管与肝总管:左、右肝管出肝后,在肝门部汇合形成肝总管。肝总管下端与胆囊管汇合形成胆总管。 2.胆总管:长7~9cm,直径0.6~0.8cm。若直径>lcm,视为病理情况。 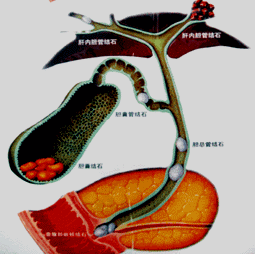 |
核心图片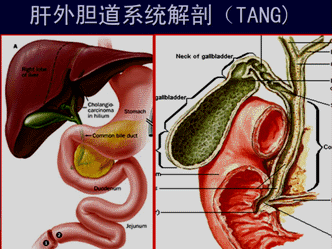 |
 |
3.胆囊:底、体、颈,颈上部呈囊性扩大,称Hartmann袋,胆囊结石常嵌于此处。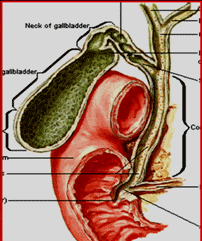 |
|
4.胆囊管:由胆囊颈延伸而成。 胆囊管起始部内壁黏膜形成螺旋状皱襞,称Heister瓣。  |
|
5.两个重要的知识点 (1)胆囊三角(Calot三角): 由胆囊管、肝总管、肝脏下缘所构成的三角区; 胆囊动脉、肝右动脉、副右肝管在此区穿过,是胆道手术极易发生误伤的区域。  |
|
(2)胆囊淋巴结 位于胆囊管与肝总管相汇处夹角的上方,可作为手术寻找胆囊动脉和胆管的重要标志。 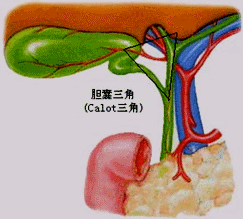 |
|
6.血管与神经: 胆囊动脉:85%源自肝右动脉。 胆总管血供:来自胃十二指肠动脉、肝总和肝右动脉。 胆囊静脉和肝外胆道静脉:直接汇入门静脉——【前后联系】肝脓肿的感染途径。 神经纤维:来自迷走神经和交感神经。行胆囊切除手术时,如过度牵拉胆囊致迷走神经受激惹,可诱发胆心反射,甚至发生心跳骤停。  |
|
(二)胆管、胰管与十二指肠汇合部解剖 乏特(Vater)壶腹:胆总管与主胰管在肠壁内汇合形成一共同通道,并膨大形成胆胰壶腹。 壶腹末端开口于十二指肠大乳头。  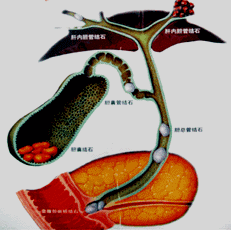 |
Oddi括约肌:壶腹周围括约肌。 |
马上总结:胆道系统解剖(TANG) |
|
大纲要求 (1)临床表现 (2)诊断 (3)胆囊切除术适应证及手术方式  |
|
(一)临床表现 男女之比约为1:3。随年龄增长其性别差异减少。 成年女性,尤以经产妇和服用避孕药者常见。 约20%~40%可终生无症状,称为静止性胆囊结石。 ——只需观察和随诊。 有症状型胆囊结石: 1.典型表现—胆绞痛。见于: 饱餐、进食油腻食物后胆囊收缩; 睡眠时体位改变,结石移位并嵌顿于胆囊壶腹部或颈部,胆囊排空胆汁受阻,胆囊内压力升高,胆囊强力收缩。 疼痛位于上腹部或右上腹部,呈阵发性,可向肩胛部和背部放射,伴恶心、呕吐。 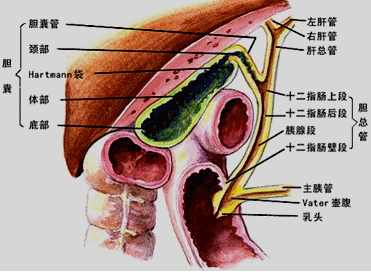 |
|
2.胃肠道症状: 进食后,特别是进油腻食物后,上腹部或右上腹部隐痛不适、饱胀,伴嗳气、呃逆等。 3.Mirizzi综合征:持续嵌顿和压迫胆囊壶腹部和颈部的较大结石,可引起肝总管狭窄、胆囊胆管瘘,以及反复发作的胆囊炎、胆管炎及梗阻性黄疸。 解剖学变异,尤其是胆囊管与肝总管平行——发生本病的重要条件。 很少见。 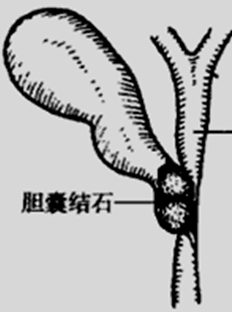 4.胆囊积液 胆囊结石长期嵌顿但未合并感染时,胆汁中的胆色素被胆囊黏膜吸收,并分泌黏液性物质,而致胆囊积液。 积液呈透明无色,称为“白胆汁”。 |
|
(二)诊断 病史:反复发作的胆绞痛。 体检:右上腹压痛,可有不同程度右上腹肌紧张,Murphy征(+),肝区叩痛。 确诊:首选B超,准确率达96%。 口服法胆囊造影对诊断和了解胆囊功能有帮助。CT、MRI也可显示结石。 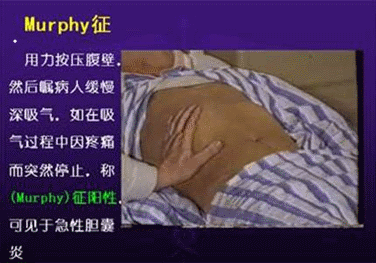 |
|
(三)胆囊切除术适应证及手术方式 1.胆囊切除术适应证——以七版教材为准: ①结石直径≥3cm; ②合并需要开腹的手术; ③伴有胆囊息肉直径>1cm; ④胆囊壁增厚; ⑤胆囊壁钙化或瓷性胆囊; ⑥儿童; ⑦合并糖尿病; ⑧有心肺功能障碍; ⑨边远或交通不发达地区、野外工作人员; ⑩发现胆囊结石10年以上。 |
|
胆囊切除术适应证高效记忆——3-2-3-2(TANG) ①结石直径≥3cm; ②伴有胆囊息肉直径>1cm; ③发现胆囊结石10年以上; ④胆囊壁增厚; ⑤胆囊壁钙化或瓷性胆囊; ⑥合并需要开腹的手术; ⑦合并糖尿病; ⑧有心肺功能障碍; ⑨儿童; ⑩边远或交通不发达地区、野外工作人员。 |
2.手术方式:首选腹腔镜胆囊切除。  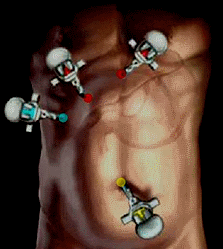 |









